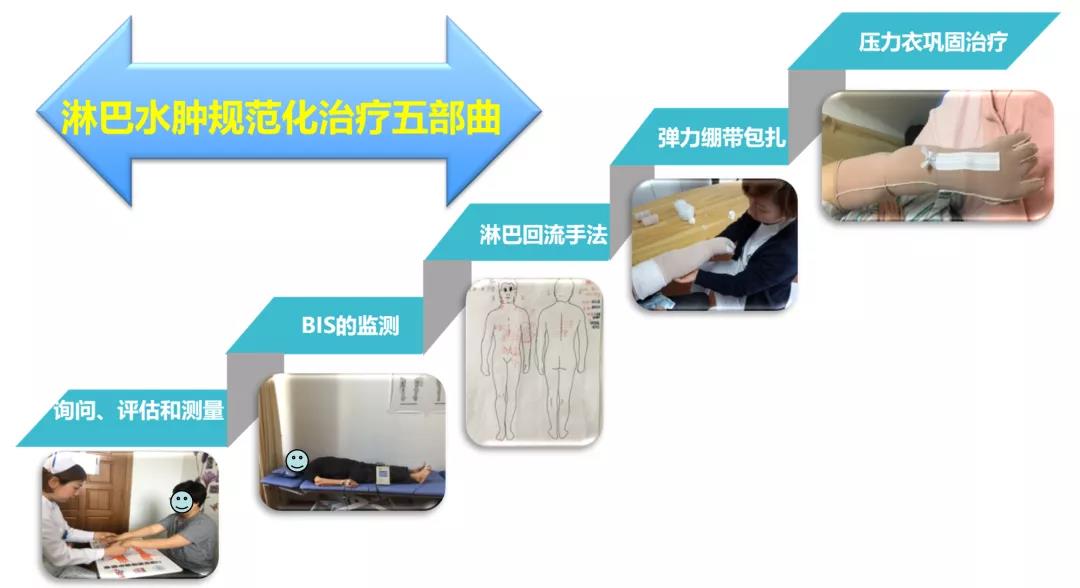
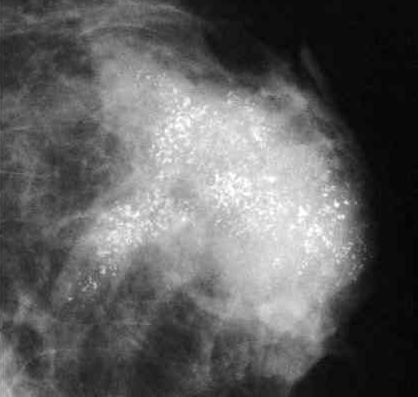
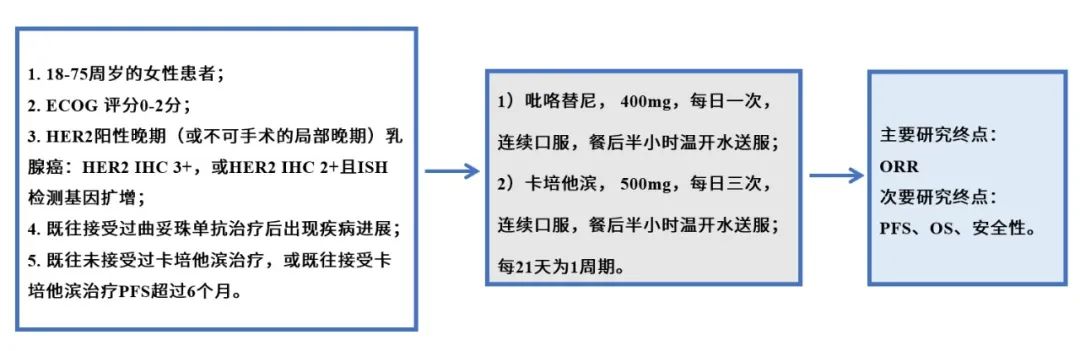
虽然目前腋窝淋巴结清扫的范围日趋缩小,症状严重的患者越来越少,但患者在手术后一旦发生上肢淋巴水肿,随之引起的肩关节活动受限、肢体乏力、麻木、疼痛、肿胀等情况会给患者的日常生活带来很多不便。淋巴水肿最大的危害在于不及时干预,病情可以不断进展,如果长期不加以治疗,患者将终生忍受淋巴水肿带来的患肢外观的异常、僵硬带来的功能障碍、反复感染等,晚期患肢可形成“象皮肿”并导致残疾,将会严重影响患者术后生存质量,甚至威胁生命安全。 皮肤的护理,尽量避免损伤及感染:注意避免昆虫叮咬,预防皮肤损伤;一旦出现上肢红肿感染,应该尽早足量使用抗生素; 避免上肢高温:如热水浸泡、日光暴晒、桑拿浴等; 手术后5年内避免患侧上肢药物注射、抽血、免疫接种以及测血压; 避免淋巴回流阻力增加:不穿戴过紧的内衣、项链和吊带胸罩,过紧的衣物可压迫锁骨上区; 避免上肢血流过高:少做高强度的上肢锻炼、避免患侧上肢长时间下垂及用力甩动上肢等。 注意:一旦患者觉得患侧上肢手臂出现肿胀或者变粗,可能就是早期水肿的信号。 一般淋巴水肿会出现如下表现:手臂活动受限,不自如,影响日常生活;或出现沉重感、胀痛,麻痹;或表面角化,皮肤变硬,易继发感染。一般根据严重程度,还可以分为I级(轻度)、II级(中度)、III级(重度)。 虽然治疗淋巴水肿没有特效办法,但近年来国内外研究者针对乳腺癌患肢淋巴水肿的评估及治疗方法进行了大量的研究,也取得一定成效。 一般对于早期轻型病例,国内外学者均倾向于首选保守疗法。手术方法治疗,则依据治疗目而选择。 比如,《中国医药导报》2017 年曾经报道,上海复旦大学附属华山医院分院应用He-Ne激光针治疗乳腺癌相关淋巴水肿,治疗结束后随访时,发现与治疗前比较,患肢臂围持续减小,有效改善水肿程度,并具有良好的安全性。 荷兰癌症研究所理疗科的临诊流行病学家Martijn M Stuiver副教授2017年表在《BMJ》杂志上的一项研究则认为:淋巴水肿是联合或不联合癌症辅助治疗的乳腺癌手术的常见并发症;近1/5女性乳腺癌幸存者在确诊或手术后的2年发生淋巴水肿,且发生率逐年增加;近年来,开展前哨淋巴结活检普遍降低了淋巴水肿的发生率;淋巴水肿虽然可以管理,并可能预防,但不能完全治愈;减充血淋巴疗法为淋巴水肿治疗的基础,持续2~4周的降低期可以降低淋巴水肿,之后是维持期防止复发;最小化发生淋巴水肿风险的连续治疗包括教育、监测、早期干预、运动、人工淋巴引流、通过捆绑或弹力袜进行加压治疗。 一般对于早期轻型病例,世界各国淋巴学专家对淋巴水肿的治疗均倾向首选保守治疗。综合按摩治疗是最为方便的方法,医院常使用的阶梯式空气压力泵治疗淋巴水肿是常用的器械疗法。手臂明显增粗者还可以应用弹力绷带适度加压包扎。服用一些促进静脉淋巴回流的药物,如强力迈之灵、地奥司明等可能也有一定的效果。 2. 手术治疗 对于内科保守治疗效果不佳、重度上肢水肿、部分水肿周围触及硬结、有明显压痛等情况,也可以考虑采用手术治疗。手术治疗可清除淋巴中多余的水分和组织,缓解局部淋巴组织压力,促进淋巴管功能修复,降低淋巴系统负荷。虽然目前临床疗效仍欠佳,并有水肿易复发、创面难愈合和继发感染等危险,但相关研究一直在深入进行。目前见诸报道的手术方法包括硅胶管的皮下埋藏导流技术(筋膜引流技术的一种)、吸脂术(理论基础:过多的淋巴液和感染因素促使纤维细胞过度增生,过多的淋巴液积存在过度增生的皮下脂肪组织中)、静脉-淋巴管吻合、自体血管化的淋巴重建手术,以及静脉-淋巴管吻合与自体淋巴结移植相结合等。
上肢淋巴水肿是乳腺癌腋窝淋巴结清扫后最影响患者术后生活质量的后遗症,其发生率在20%左右,发生时间视各个人的情况相差很大。有些患者是术后半年,有些患者也可以在术后五年出现。术后发生淋巴水肿患者人数有逐年上升的趋势,发生上肢淋巴水肿的原因
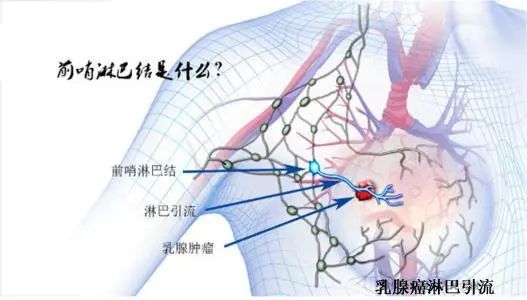
为什么会发生水肿?据中国医学科学院肿瘤医院肿瘤外科邢泽宇医生分析,主要是由于淋巴回流障碍和静脉回流障碍造成。
一般淋巴水肿会出现如下表现:手臂活动受限,不自如,影响日常生活;或出现沉重感、胀痛,麻痹;或表面角化,皮肤变硬,易继发感染。一般根据严重程度,还可以分为I级(轻度)、II级(中度)、III级(重度)。避免或减轻有效水肿的措施

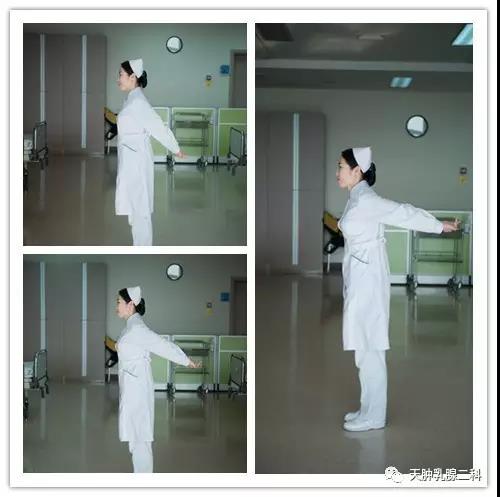
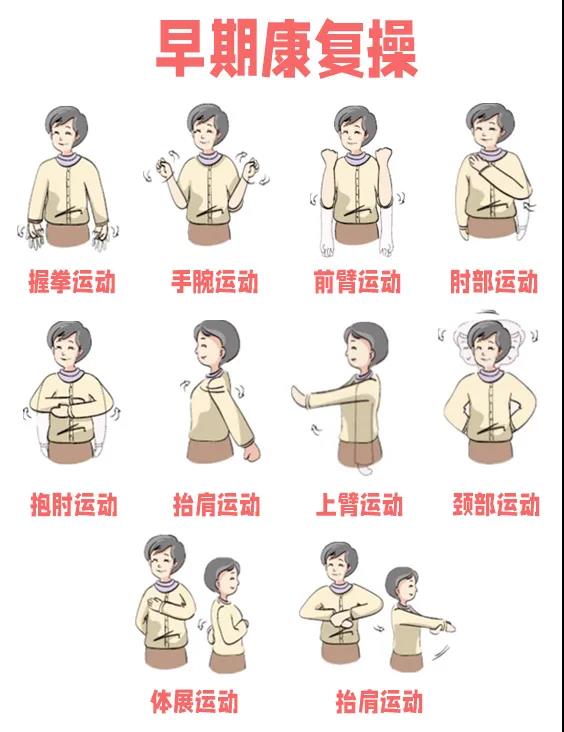
进行乳腺癌术后康复操训练。注意适可而止,以不疼痛、不疲劳为准,避免剧烈运动,既能有效地进行锻炼又不影响伤口的愈合。注意活动的力度,由远到近,由简单到复杂。循序渐进,注意坚持3~6个月。适量配合全身运动,循序渐进的锻炼有助于改善淋巴循环,如伸懒腰、腹式呼吸能改变胸廓内压力,促进淋巴回流;适度的上肢抬举运动可通过肌肉收缩刺激淋巴液流动;
发生淋巴水肿怎么办
平时患者的自我防护和锻炼也很重要。一下要点供患者参考: