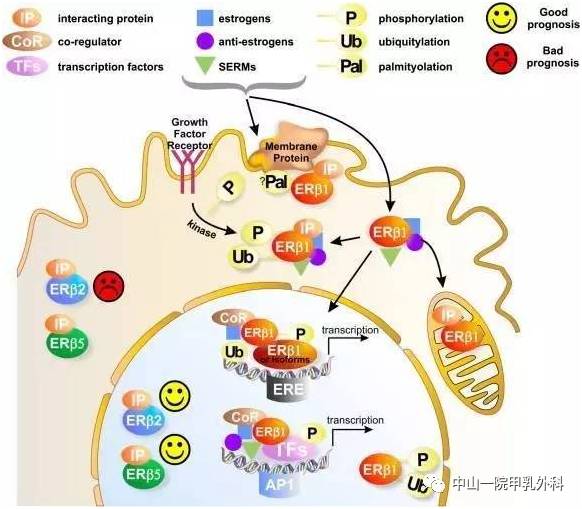
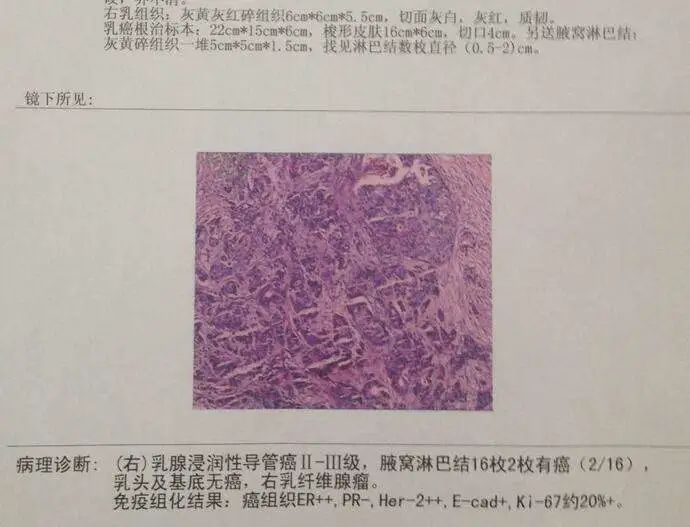
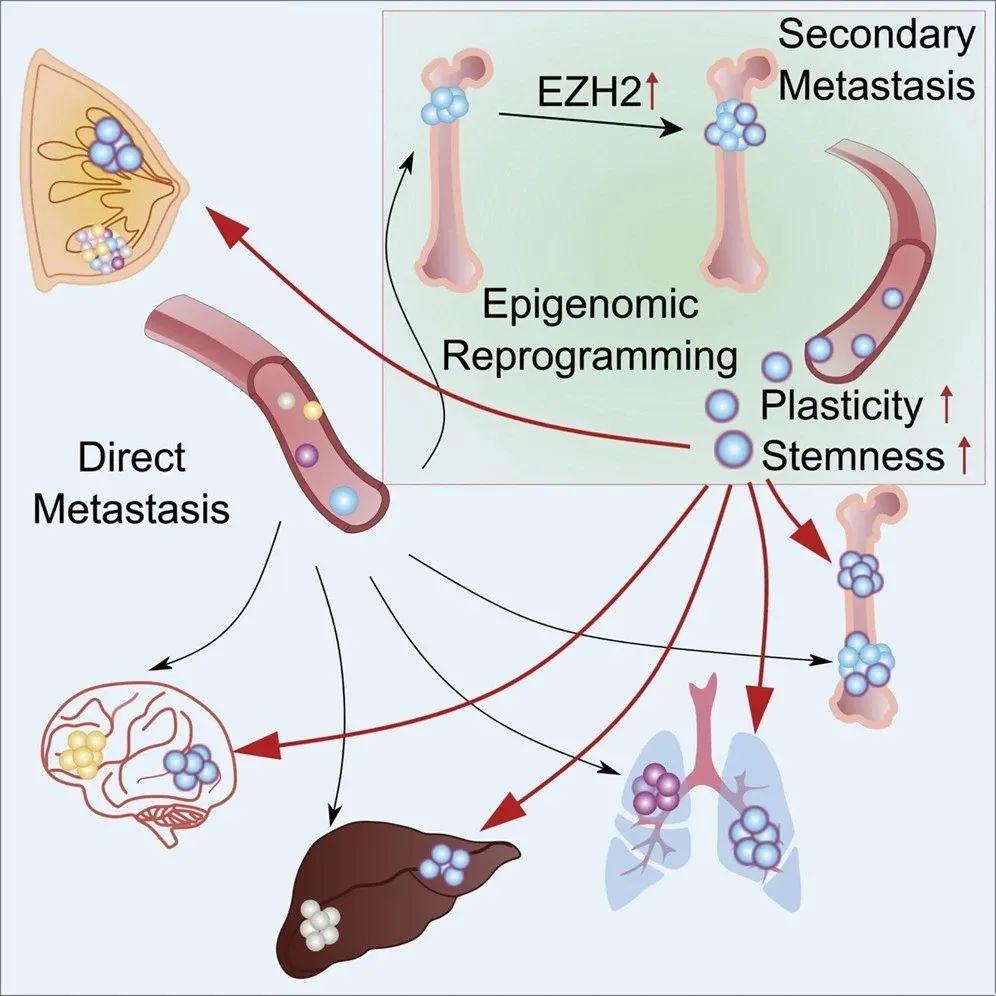
对于早期的乳腺癌患者而言治疗结束时还处于未绝经状态即代表有生育机会。当然,如何选择最佳的生育时机,以确保不影响母体健康和保障婴儿顺利诞生也是一门大学问。 一项加拿大队列研究发表于《美国医学会杂志·肿瘤学》(JAMA Oncol.),纳入7553例乳腺癌女患者,分析诊断乳腺癌前5年和 后5年妊娠与预后关系。结果表明,乳腺癌患者妊娠并未对生存预后产生不良影响。7553例女性的确诊平均年龄39.1岁,中位年龄为40岁,范围为20-44岁。其中诊断前后10年中无妊娠的患者5年总生存率为87.5%,妊娠相关乳腺癌患者的5年总生存率为82.1%,而乳腺癌确诊后6个月或以后妊娠女性的5年总生存率为96.7%。妊娠组之间的生存率没有显著差异。 可能有朋友疑惑是否对于所有乳腺癌患者都只要满足确诊6个月及6个月以上就可以开始妊娠了呢? 实际上,不同的乳腺癌病理分型和分期,建议的生育时间也不尽不同。遵循的总原则是应该避开乳腺癌复发的高峰期,减少生育对乳腺癌预后可能产生的不良影响,并避免辅助治疗K药物对胚胎的毒性作用。那在我们临床工作中对于生育时机的把握具体跟哪些因素有关呢? 在乳腺癌治疗后,怎样选择开始妊娠的最佳时机尤为关键。这要求我们根据每个患者的个体情况在保障整体治疗疗效的基础上避开复发高峰,保证乳腺癌患者术后的生育安全性。 一项由Largillier R等从Cox回归模型得出的妊娠预后评分指数模型,根据肿瘤大小、雌激素受体(ER)/孕激素受体(PR)状态、组织学分级、腋窝淋巴结状态的妊娠预后指数评分帮助临床医生权衡患者生育时机。其中,评分≤6分的低危患者可考虑治疗2年后生育;7~9分的中危患者,可根据患者意愿,多学科综合评估2~5年左右妊娠;≥9分的高危患者,建议完成治疗5年后怀孕。 在临床工作中,备孕的患者朋友们最常关心的问题就是既往使用的药物是否会对胎儿产生影响。治疗药物是否存在致畸性以及药物的代谢周期长短决定了生育时机的选择。为避免抗肿瘤治疗对于胎儿的健康风险,结合患者本身身体状况的恢复,一般建议患者朋友在化疗后4~6个月,内分泌治疗后至少3个月再开始考虑妊娠。 关于怀孕时机的建议,国外专家共识及指南略有不同。美国国立综合癌症网络(NCCN)指南关于生育的指导意见里仅提出不可在放化疗或内分泌治疗同时怀孕。这一建议的由来也有迹可循,一项针对澳大利亚<45岁女性乳腺癌患者的回顾性研究中,54%女性在诊断乳腺癌两年后怀孕,该部分患者的死亡风险下降了41%,研究认为完整治疗6个月后妊娠不会影响患者预后。另一项对美国438例<45岁乳腺癌患者的回顾性病例对照研究显示,乳腺癌诊断≥10个月后怀孕其死亡风险显著下降,患者在诊断后随即妊娠并未增加死亡风险。 我国指南对生育时机的建议相对保守。中国抗癌协会乳腺癌专业委员会明确建议:乳腺原位癌患者应在手术和放疗结束后生育;淋巴结阴性乳腺浸润性癌患者应在术后2年生育;淋巴结阳性乳腺浸润性癌患者应在手术后5年生育;需要辅助内分泌治疗的患者,受孕前3个月应停止内分泌治疗,例如戈舍瑞林、三苯氧胺或其他雌激素受体调节剂(SERM),直至生育后哺乳结束,再行内分泌治疗。 当然,每个患者的身体素质、病理进展等各有差异,指南建议并不一定适用于全部人群,具体的情况建议听取主治医生意见。预后指数评分对生育时机的划分


抗肿瘤药物毒性与生育时机的选择
指南对生育时机的推荐