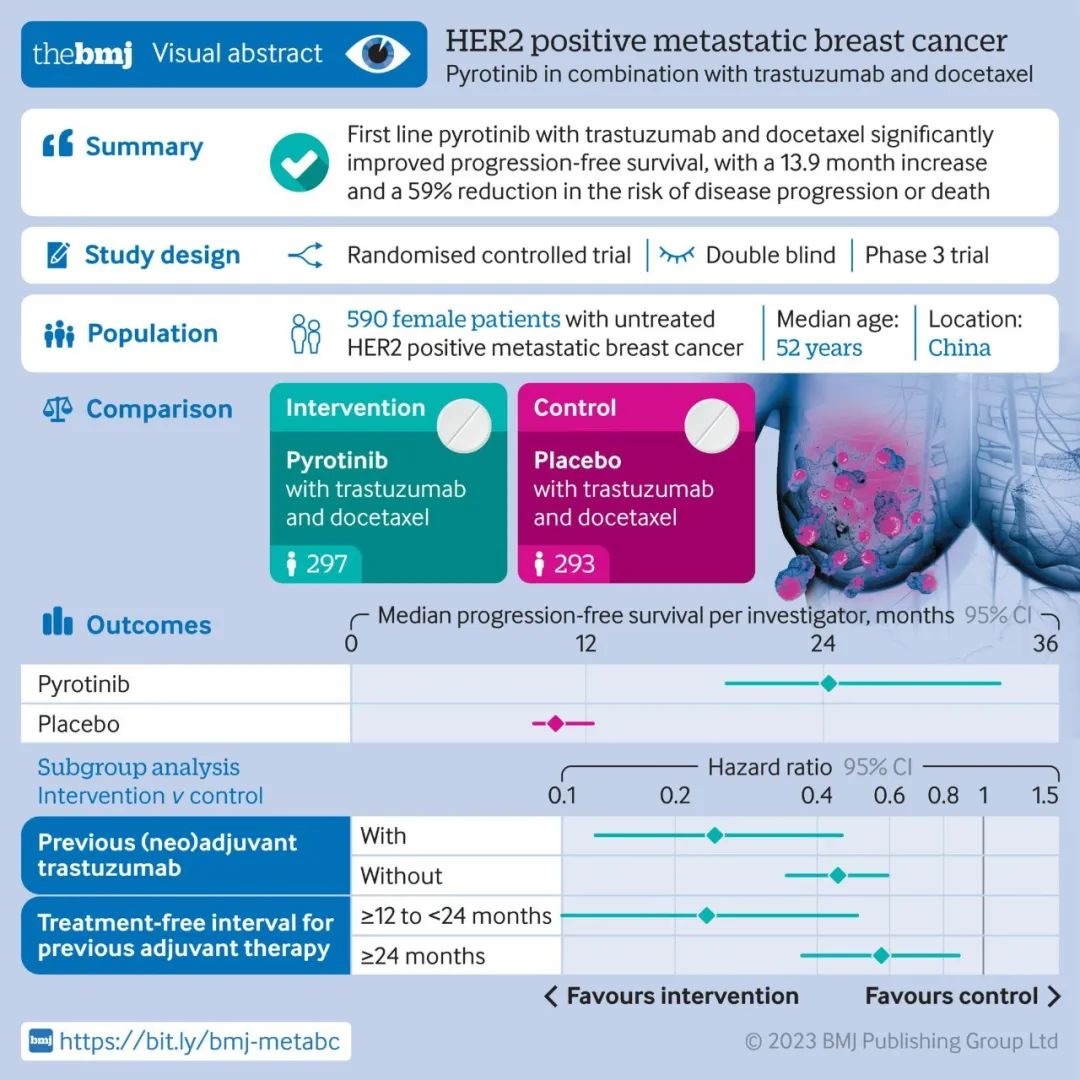
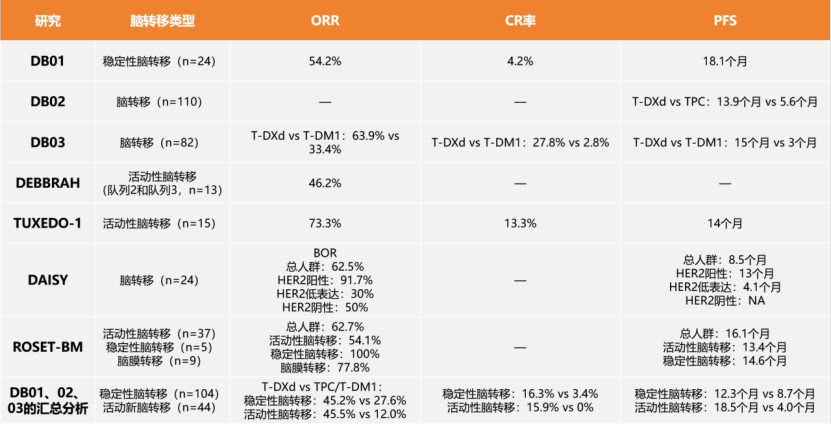
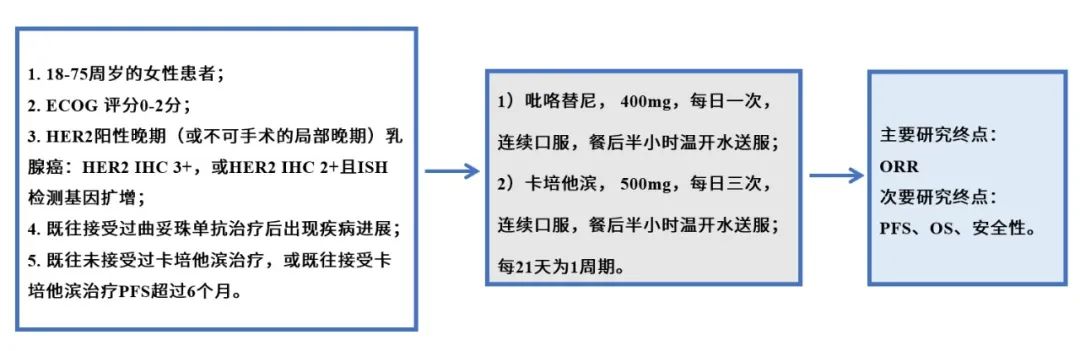
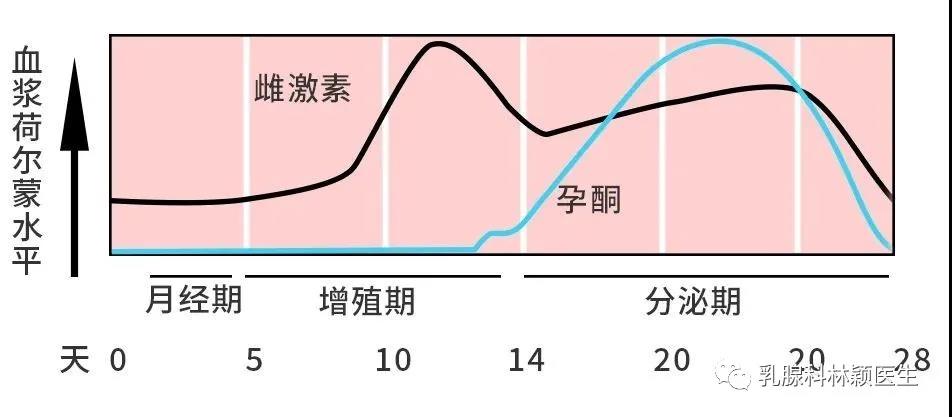
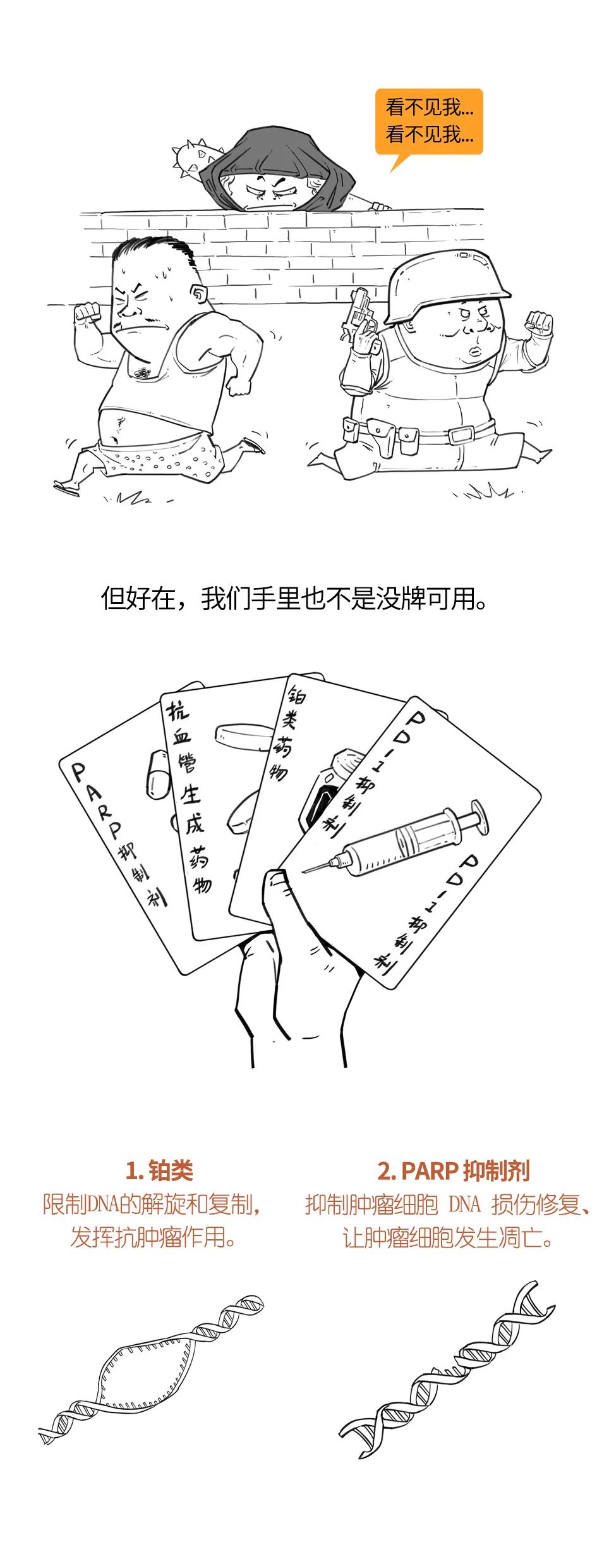
关于乳腺癌的复发率众说纷纭。有研究指出早期原位乳腺癌术后10年复发率大约为18%,也有调查认为所有分期的乳腺癌患者术后5年复发率接近40%,还有研究认为这一数字最高可以达到80%,风险极高。 乳腺癌的诊疗过程漫长而煎熬的,从确诊开始、手术、化疗、放疗、内分泌治疗,每一步都让患者倍感恐惧。 短则数月,长到数年,与乳腺癌的斗争可以用“历尽磨难”来形容。 我们可以明确指出的一点是,复发就像是高悬于所有乳腺癌患者头顶的一柄达摩克利斯之剑,没人知道它是否会落下、或者会在什么时间落下。 已经有越来越多的临床证据表明,乳腺癌术后3年是复发转移的高发期,约占全部复发的80%,但仍有约10%的复发转移发生在术后3~5年,以及少量患者复发于术后更长时间。 复发不仅让身体健康大打折扣,也会给患者的心理带来沉重的打击,乃至失去继续求生的欲望。 那么,为了降低复发率、将危险扼杀在摇篮里,乳腺癌患者应该注意哪些要点呢? 我们常说手术是目前被临床公认的、能够根治癌症的唯一方案,但实际上并非每位接受了手术的患者都能达到痊愈。乳腺癌复发主要分为内外两方面的原因。 其实,在我们每个人的体内都存在一些癌细胞的“克星”——免疫细胞。尤其是我们体内的免疫T细胞和自然杀伤(NK)细胞,都是能够识别并清除癌细胞的“战士”。 但癌症患者本身的免疫功能通常处于失衡或衰弱的状态,免疫细胞无法发挥杀伤癌细胞的效果。尤其是在癌症患者接受各类治疗之后,不论是手术还是放化疗,对于患者机体来说都是一个重大的创伤,影响患者整体免疫系统功能。化疗等在杀伤癌细胞的同时,也会对正在分裂中的免疫细胞造成杀伤,造成白细胞减少等不良反应,导致患者免疫功能下降。 患者自身的免疫能力下降,发生复发、转移的风险也会随之升高。因此,在癌症患者的整个治疗过程中,提升免疫能力的措施都非常关键。 我们都知道,癌细胞是由正常细胞变异而来的。癌细胞变异得越彻底,越是“翻天覆地”,其增殖能力、侵蚀、转移能力也就越强,乳腺癌复发的风险就越大。 在临床上,我们采用“分化程度”这个指标来评估癌细胞的变异情况。分化程度越差的癌细胞,其变异越彻底,恶性程度越高。 当前多采用改良的Scarff-Bloom-Rochardson分级系统,通过对腺管结构、细胞核多形性、核分裂计数这三个指标来评分,进行乳腺浸润性癌组织学的分级。 解读 ◎组织学分级为Ⅰ级,提示癌组织分化好,恶性程度低; ◎组织学分级为Ⅱ级,提示癌组织中等分化; ◎组织学分级为Ⅲ级,提示癌组织分化差,恶性程度高。 《中国抗癌协会乳腺癌诊治指南与规范(2019年版)》的“乳腺癌术后复发风险的分组”显示:在未出现淋巴转移的情况下,组织学分级达到Ⅱ-Ⅲ级的话,乳腺癌术后复发风险为中度。 乳腺癌的分子分型 在以往的治疗中,医生们发现:相同病理类型的乳腺癌患者,采取同一种治疗方案,患者的治疗效果和预后存在明显的差异:有些人得以痊愈,而有些人出现了复发。 后来研究发现,这是乳腺癌在分子水平上存在高度异质性引起的。 研究人员通过各种分子分析技术发现:不同的乳腺癌,其ER(雌激素受体)、PR(孕激素受体)、HER-2受体/基因、Ki-67(代表细胞增殖能力的一个指标)不同,人们依据这一特征,将乳腺癌进行了分子分型。 Luminal A型 ER/PR阳性,且PR高表达、HER-2阴性、Ki-67增殖指数低。 Luminal B型 ①HER-2阴性 ER/PR阳性、HER-2阴性、Ki-67增殖指数高或PR低表达。 ②HER-2阳性 ER/PR阳性、HER-2阳性(蛋白过表达或基因扩增)、任何状态的Ki-67。 ERBB2+型 HER-2阳性(蛋白过表达或基因扩增)、ER阴性和PR阴性。 Basal-like型 ER阴性、PR阴性、HER-2阴性。 注:三阴性乳腺癌和Basal-like型乳腺癌并不是同一个类型,虽然两者的ER、PR、HER-2均显示阴性,但三阴性乳腺癌采用的是免疫组化染色法,而Basal-like型采用的是基因芯片技术,检测技术不同,检测水平不同,检测结果存在一定的差异。 研究发现:只有80%的三阴性乳腺癌属于Basal-like型乳腺癌的范畴。 在这四种乳腺癌分子分型中,Basal-like型的预后最差、最容易复发,而Luminal A型的预后相对较好。 这是因为:ER、PR阳性的类型(如Luminal A型)对内分泌治疗敏感、HER-2阳性的类型(如ERBB2+型)对靶向治疗敏感,均能采取针对性治疗。 而三者均为阴性的Basal-like型,因其缺少内分泌治疗和靶向治疗这两种治疗手段,故治疗效果不足,预后相对较差。 一般来说,肿瘤的恶性程度越高,患者预后越差。在治疗过程中越容易产生抗药性,且更容易发生复发、转移。 如果在疾病的发展过程中,部分癌细胞向周边部位或淋巴结浸润,或随血液定植至患者机体其他部位,那么仅依靠手术是无法完全清除癌细胞的。游离于血液中的癌细胞更是难以通过常规影像学检查发现,极易在治疗后遗漏。部分处于休眠状态的幼稚癌细胞,不进行分裂,无法通过放疗及化疗清除,也是导致乳腺癌复发的重要原因。 一篇发表于CMAJ杂志上的荟萃分析文章统计并对比了各种危险因素对于乳腺癌患者预后的影响。其中一些危险因素可以说是为乳腺癌术后患者们“敲响了警钟”。 与人们所预想的“迅速消瘦”不同,大多数乳腺癌患者在积极治疗期间与治疗后都会增重。报告中提出,患者体重平均增加2.5~5.0 kg,增加10 kg以上的并不罕见,其原因包括压力饮食、因疲劳或治疗相关不良反应而导致的运动量减少、使用激素类药物等。 报告中指出,对于原本体重接近正常(BMI接近正常值)的患者,体重增加10%是影响死亡率的一个重要因素。 多项研究中均指出,坚持参加运动的患者,死亡率会比不运动的患者明显降低。所谓的“运动”不一定指让人汗流浃背的剧烈运动,包括瑜伽、慢跑、快走、太极拳等等在内的温和的运动,都能够对乳腺癌患者的预后产生助益。 过多的脂肪类食物(比如肥肉)及碳水化合物(包括米、面等淀粉类食物和糖)会明显影响患者体内的激素水平,进而影响乳腺癌的预后。经过饮食干预后,患者的预后明显改善——且饮食干预可以明显降低患者的体重。 值得一提的是,并没有证据表明豆类食物(比如黄豆)会提高乳腺癌的复发率。相反的,毛豆、豆腐、味增汤等等富含异黄酮的大豆产品反而具有一定的抗癌功效。 确诊后继续吸烟的患者死亡率明显高于从未吸烟的患者;每天大量饮酒(>20 g/d)的患者死亡率更高。在雌激素受体阳性的患者当中,每日饮酒量超过一杯的患者复发风险比不饮酒或饮酒量少于一杯的患者增加28%。 通常情况下,医生会告知患者在化疗和放疗期间补充维生素(维生素C和E等)。在一项研究中提出,服用维生素C补充剂的患者比缺乏维生素C的患者(低于标准摄入量22%)的死亡率降低22%。其他研究虽未指出补充维生素C有益,但并未观察到补充维生素C有害的数据。大多数研究尚未发现补充维生素E与降低乳腺癌复发或死亡风险之间的关联。另一项研究中提出,摄入维生素D补充剂能够降低患者的复发率。 乳房肿块,是乳腺癌复发最常见的症状。肿块常出现在手术部位的附近,摸起来质地较硬、边缘不清晰、性状不规则。 建议 乳腺癌复发后,多会出现淋巴结肿大。 平时可以尝试着用手触摸腋窝、锁骨等位置,如果感觉到有饱满的结节时,不管摸起来是否有疼痛,都建议就医,查看是否与乳腺癌复发有关。 建议 淋巴结是人体免疫系统的重要“卫兵”,其肿大原因可以是多种多样的。 乳腺癌复发转移导致的淋巴结肿大多位于锁骨上下、腋窝、颈部,当这些地方出现可疑的无痛性肿大淋巴结时,及时求助医生,必要时行穿刺活检。 在乳腺癌治疗后,如果出现了某一个部位持续的疼痛,也要引起警惕。 建议 乳腺癌的转移,按照出现的频次从高到低分别是骨、肺、肝、脑,其中骨转移最为常见,脊柱转移的初发症状就是腰痛。 因此,任何持续时间长、症状稳定或逐步集中的疼痛出现时,都需要及时复查,以防延误治疗。 癌细胞转移至不同部位定植并生长,患者出现的特征表现也不同。其主要表现包括: 原位复发的病灶特征通常与初次患病时类似。尤其对于导管原位癌患者,若术中切除不彻底、术后辅助治疗不充分,局部复发率约为25%~30%。 骨转移患者通常存在骨痛、病理性骨折等症状表现,尤其常发生于盆骨、脊柱等部位。 肺转移患者可能在无肺部或呼吸道感染的情况下出现咳嗽、憋闷、呼吸困难甚至咳血等情况,影像学检查也可观察到肺部结节等表现。 脑转移患者可能出现视力模糊、恶心呕吐等症状,严重时可发生脑水肿。 发生了转移的患者,影像学及实验室检查结果,通常可见病灶影响及肿瘤标志物升高等。采用血液循环肿瘤细胞(CTC)检查,也能观察到CTC数量增加,提示患者在治疗后肿瘤控制效果不佳,更多游离癌细胞存在于血液之中。 在FDA公布的诊疗指南中指出,接受过手术的乳腺癌患者,仍应当在必要时考虑放射治疗及全身治疗,以巩固手术的疗效、清除残余癌细胞,降低复发的风险。 放射治疗的适用条件 对于经过改良的根治性乳房切除术的女性患者,如果满足以下任一条件,则应进行放射治疗以降低癌症复发的几率: 在4个或更多淋巴结中发现转移的癌细胞; 癌症已经扩散到淋巴结周围的组织; 肿瘤体积较大; 在切除肿瘤的边缘附近的组织中或周边部位检测到残余癌细胞。 术后全身治疗至使用化疗药物、激素类药物、靶向药物等进行的治疗,通过血液循环使药物送达患者全身,降低手术后复发的几率。术后全身治疗主要取决于以下情况: 患者的激素受体表达水平; 患者的HER2表达水平; 患者激素受体、HER2表达均为阴性(三阴性乳腺癌); 肿瘤体积。 根据患者激素受体及HER2的表达情况,适用的术后辅助全身治疗方案也不同,主要分为激素治疗、曲妥珠单抗等HER2抑制剂治疗以及化疗三类。 规范随诊 根据《2019版中国抗癌协会乳腺癌诊治指南与规范》中提出的共识,乳腺癌患者术后2年内应每3个月随访一次,术后3~5年内每6个月随访一次,术后5年以上应每1年随访一次,直至终身。 越来越多的临床证据表明,乳腺癌术后3年是复发转移的高发期,约占全部复发的80%,少数发生于术后3~5年,约占10%;超过5年未发生复发的,再次复发的可能性就很小了。因此,对于乳腺癌患者来说,术后5年的随诊至关重要。 而随诊时主要监测的指标包括影像学、肿瘤标志物等。近期比较前沿的监测方式包括CTC检查,即通过检测血液中游离癌细胞数量来监控肿瘤复发情况的方式,敏感度较高,为国际研究的前沿方向,感兴趣的病友可以联系全球肿瘤医生网医学部获取更多信息。 人体的免疫系统,就是一个能够抵抗各类疾病的巨大“宝库”。癌细胞同样处在免疫细胞的“攻击范围”之内,免疫能力更强的患者,预后通常会比免疫能力衰弱的患者更好一些。 但癌症患者的免疫功能本就处于失常状态,手术、放疗和化疗又会对免疫系统造成一定的损伤,因此在接受过各类临床治疗之后,尽快调整免疫功能是预防复发和转移的重中之重。 增强免疫能力,除了通过日常饮食、运动等方式以外,免疫补充剂也是增强免疫能力重要的手段。就在今年的疫情初期,1月30日的《人民日报》就曾经报道,奔赴疫情严重地区进行援助的医护人员们都在专家的指导下注射了胸腺肽,增强自身免疫能力、更安全地打好“抗疫”这一战。 除此以外,细胞免疫疗法在癌症的治疗当中正发挥着日益重要的作用。除了作为癌症新兴治疗手段的CAR-T细胞疗法及TILs疗法以外,NK细胞疗法、DC疫苗等治疗方案在包括乳腺癌在内的各类实体瘤的治疗当中也取得了不错的成就。 在一项大型的国际统计学研究中,70%的专科医生在她们的诊疗经历中发现,曾接受过治疗的早期乳腺癌患者,对于复发和转移的恐惧甚至超过她们第一次得知自己罹患乳腺癌时的恐惧。同时,许多患者认为,失去乳房对于她们的生活有重大的影响,她们会认为自己是“残缺”的,并为此感到沮丧或自卑。 乳腺癌患者们承担的心理压力,远远比我们所想象中的要更大。 人体是一个有机的整体,负面的情绪常常会影响身体健康。紧张、焦虑、恐惧、抑郁等等不良情绪,反应在机体,很可能会影响人体的激素水平与免疫功能。术后康复期的癌症患者,如果精神长期处于负面情绪笼罩之下,机体免疫功能下降、激素水平紊乱,对于疾病的康复是非常不利的。 保持良好的心态最重要的一个方法就是了解自己的疾病。只有了解了癌症、了解目前临床上治疗癌症的诸多进展,才能够坚定抗癌的信心, 在接受治疗的时候做出正确的选择。如果对于治疗、康复或者营养方案还有疑惑,可以选择咨询全球肿瘤医生网,联系国内外知名专家进行会诊。选取最科学、有效的方案,自然能够获得更好的生活质量与预后。 适当的社会活动与运动能够有效改善人的心态,家庭的支持对于一位癌症患者来说更是雪中送炭。正如一位癌症病友就自己的亲身感受所说:“在癌症面前,谁能树起必胜的信念,遵循科学的防治原则,与经治医生密切配合,努力适应新环境,对周围事物培养兴趣和爱好,坚韧不拔地与病魔抗争,谁就能获得生存与康复的希望。” 的确,在临床上我们也可以看到,在同样的医疗条件下,一些病人思想开朗,有着与疾病抗争的顽强意志,比那些因患癌症而思前想后、精神陷入极度苦闷的人治疗效果要好得多。如果精神完全被摧垮,即使再好的疗法也收不到理想的效果。 最后,希望病友们都能坚定抗癌的信心和决心,为自己打开长生存大门!
为何乳腺癌患者术后仍会复发?内因外因都很关键!
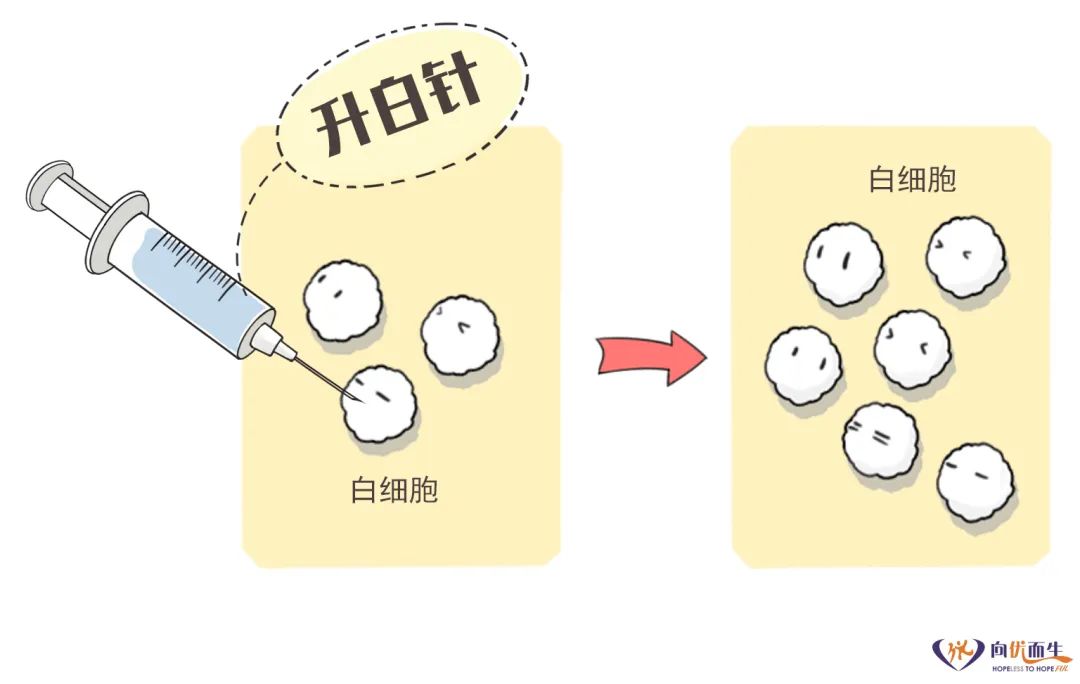
内因:患者自身免疫能力低下

癌细胞的分化程度
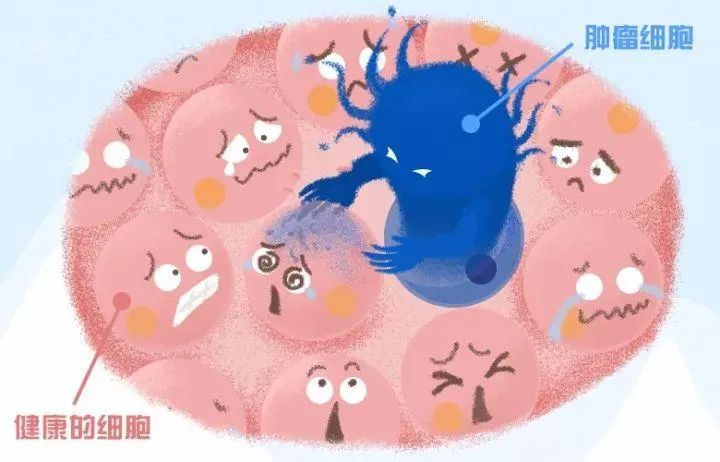
外因:恶性程度高、手术难彻底
关注复发风险因素
体重

运动
饮食结构

烟酒
维生素
乳腺癌复发的“蛛丝马迹”
乳房出现肿块
淋巴结肿大
疼痛
乳腺癌复发时有哪些特征性表现?
原位复发
骨转移
肺转移
脑转移
乳腺癌术后如何预防复发?治疗、随诊、增强免疫一个都不能少!
辅助治疗
全身治疗的适用条件
提升免疫功能
保持良好心态,收获幸福人生