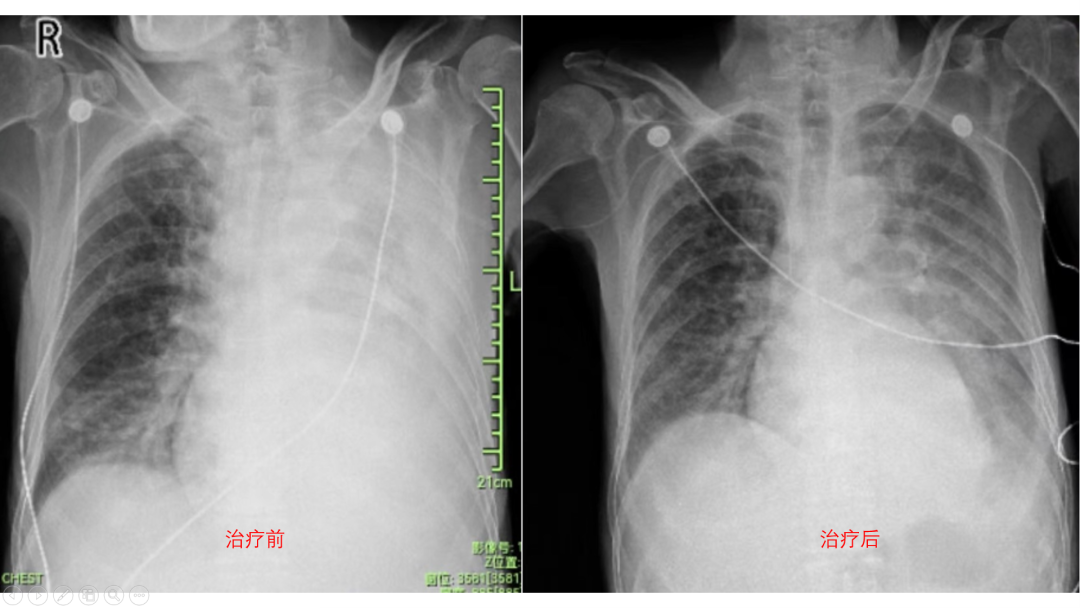
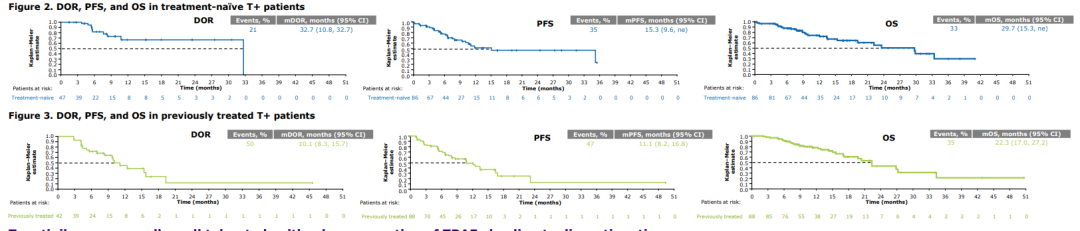
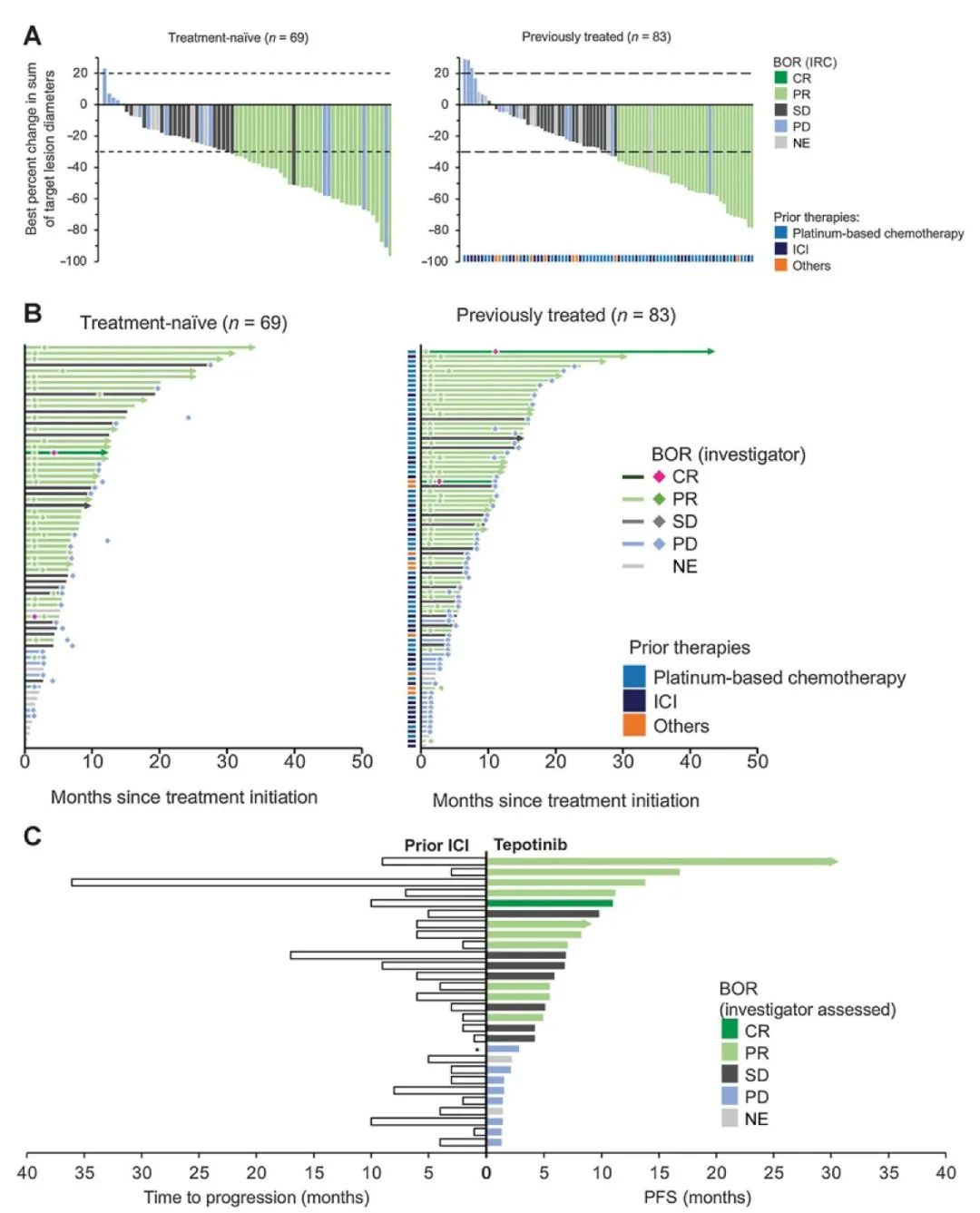
咳嗽、胸闷一个多月不见好,一查胸片半边肺竟“不见”了。病情严重、患者疼痛、家人焦虑……危急时刻,杭州市肿瘤医院多学科专家联手,分秒必争实施抢救性化疗,成功将患者从“鬼门关”拉了回来。 蒋大伯今年62岁,平常身体健康,也不吸烟,但在一个多月前突然出现了咳嗽、胸闷等症状,在当地的卫生院拍了胸片,也没有发现明显异常。 然而,一周后蒋大伯咳嗽气急症状不仅没有好转,反而越来越严重了,而且还出现了胸背部疼痛,晚上常常疼得难以入眠。家人立即带着蒋大伯去了当地医院就诊,胸部CT检查的结果显示:左肺下叶占位伴阻塞性肺炎。血液化验显示血小板只有20×109/L。 因为蒋大伯的血小板明显低于正常值,无法行支气管镜下活检或经皮肺穿刺来确诊。于是家人又带着蒋大伯去了其他医院,在做了一系列的检查和化验后,同样也因为血小板太低,没能行支气管镜检查明确诊断,蒋大伯无奈地又回到了当地医院。 经过多次输注血小板和注射升血小板的药物,但是血小板的回升毫无起色。蒋大伯的病情一天天加重,已经因气急和疼痛无法行走,人也越来越消瘦,家人们焦急万分,最后听人推荐,一家人找到了杭州市肿瘤医院副院长邓清华主任医师。 邓清华副院长在了解蒋大伯的情况后,建议他立即入院治疗。入院第二天,邓清华副院长与肿瘤内科一病区钱新宇主任医师、吴昂副主任医师一起仔细查阅了蒋大伯此前的资料,制定出诊疗计划。 然而,蒋大伯在入院第三天的夜间病情急速恶化,需要通过呼吸面罩高流量的吸氧才能维持住血液的氧浓度,这也打乱了之前制定的诊疗计划。 出于安全的考虑,吴昂医生为蒋大伯安排床边胸片检查,结果显示蒋大伯的左肺已经完全看不到了,考虑为肿瘤快速生长,把左侧支气管腔完全堵住了。 吴昂医生一边联系护理部为蒋大伯做床边PICC管植入,为下一步治疗做准备,一边将蒋大伯的情况提请全院多学科讨论(MDT)。 邓清华副院长、钱新宇主任等多位专家讨论后给出治疗意见:结合患者的影像学检查和肿瘤标记物检查,临床诊断为小细胞肺癌广泛期,需要进行抢救性化疗。 化疗期间,肿瘤内科一病区与重症医学科的密切配合,一一化解了蒋大伯肺部感染、心律失常、尿潴留等并发症。化疗结束后的第三天,蒋大伯的氧合情况逐渐好转。目前,蒋大伯已完成了第二周期的化疗,各项检查指标均显示病情在持续好转中。 由肿瘤引起的急症,可能马上或者已经危及到患者的生命,在预估该肿瘤属于化疗敏感型肿瘤的前提下,可以在严密的监测和重症医学科的支持下,进行抢救性的化疗,挽救患者的生命,并为后续的治疗赢得时间。
何谓抢救性化疗?
吴昂医生介绍,蒋大伯所患的小细胞肺癌相对比较凶险,因癌细胞侵犯骨髓,初次就诊时血小板已经重度减少,以致辗转于多家医院却无法行活检明确病理诊断。蒋大伯来我院就诊时,病情急速恶化,很快就出现了呼吸衰竭。幸运的是,在全院MDT的快速决策、重症医学科与肿瘤内科的紧密协作,特别是患者家属对医护的完全信任与支持下,经过10天的抢救性治疗,蒋大伯终于脱离了生命危险。
这例患者的成功救治,充分展示了我院在肿瘤危重症综合规范诊疗方面的能力。作为杭州市级肿瘤专科医院,我院坚持以中晚期肿瘤疑难病例诊治为特色,注重肿瘤患者全过程、全周期管理,在肿瘤放疗领域拥有特色优势。同时,我院严格遵循“规范综合治疗、重视个体差异”的原则,于每周三下午,由副院长邓清华、谢尚闹、夏冰带领多学科专家团队开展疑难病例讨论。
MDT讨论以患者为中心,充分发挥各学科专长,通过医疗资源和优势最大化整合,为本院和外院的疑难病例提供全面、精准、前沿的MDT会诊意见,从而使病情复杂疑难的患者在获得规范化治疗的基础上,实现个体化、精准化治疗,提高生存率和生活质量。院内患友直接在医院系统调阅资料实施MDT会诊;外院患友提供较完整的病历资料,也能获得MDT会诊,避免车舟劳顿,可根据会诊意见在当地医院继续治疗。