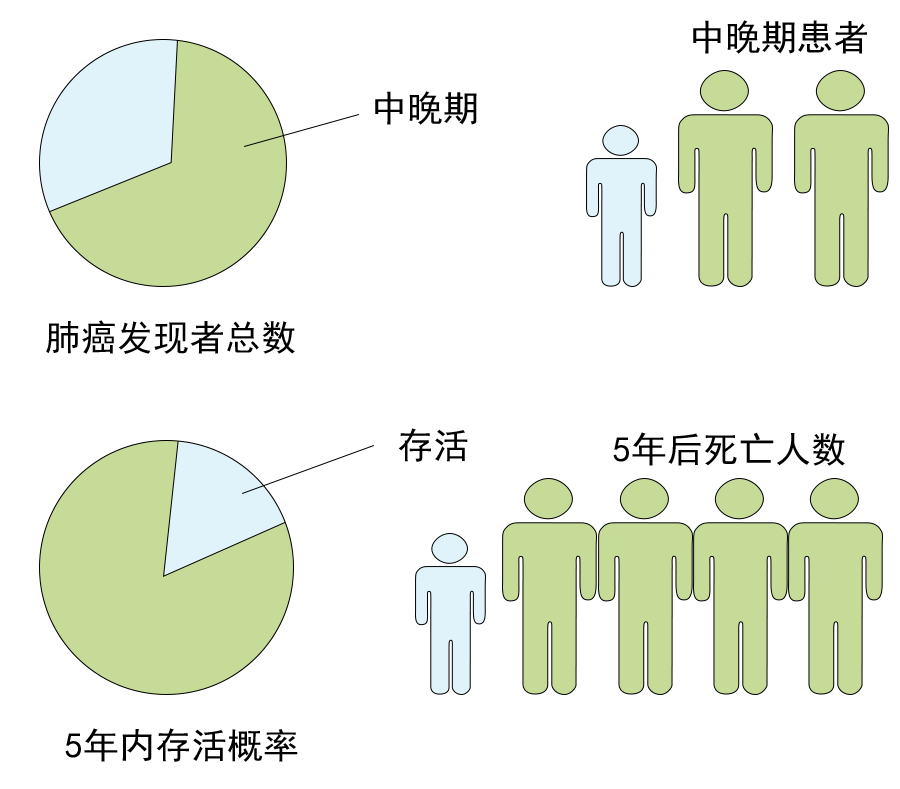
网上一直有种传言,说穿刺会导致肿瘤的扩散(远处转移),那么真实的情况又是如何呢?肺部肿物的穿刺是怎样一个过程?穿刺活检对肺癌的诊治有什么意义?哪些情况下不用穿刺?其他有创治疗和检查有没有导致扩散的风险?今天我们逐个解决。
一、穿刺原理
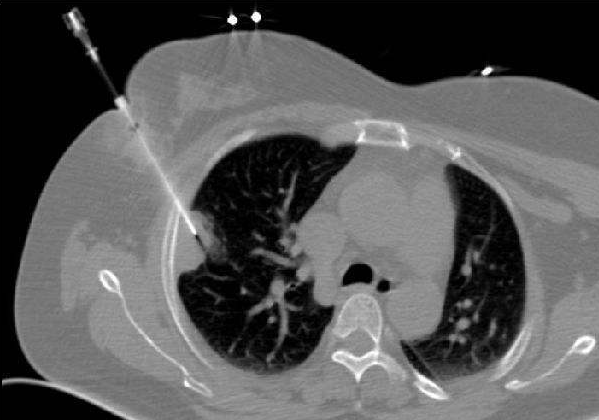
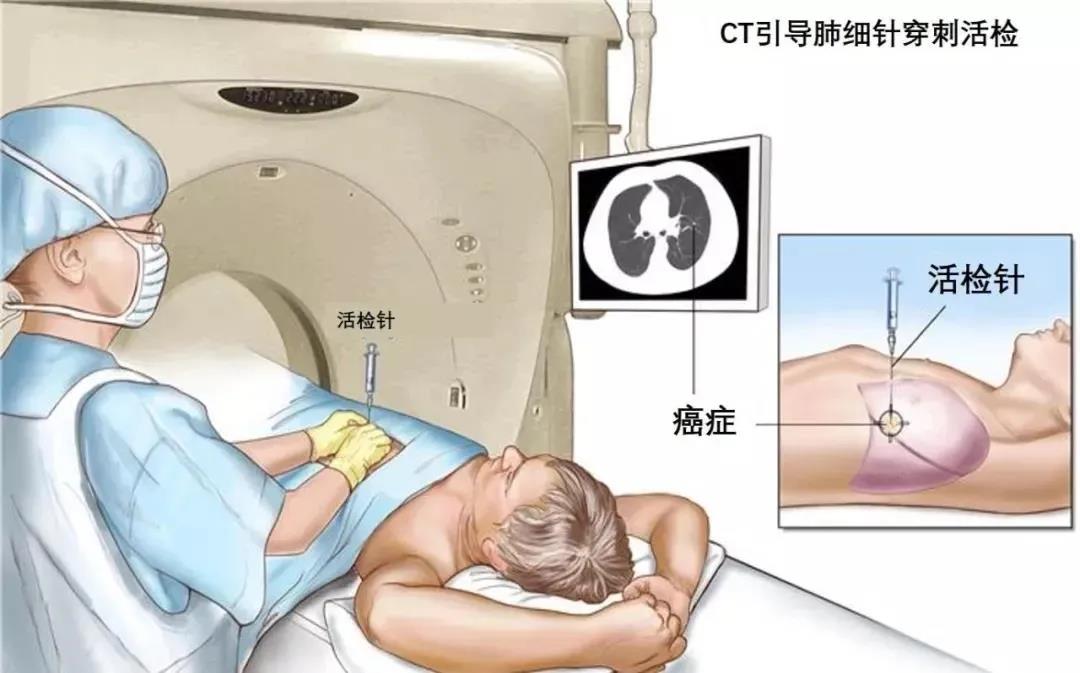
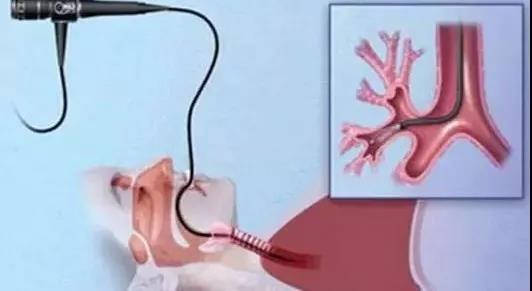
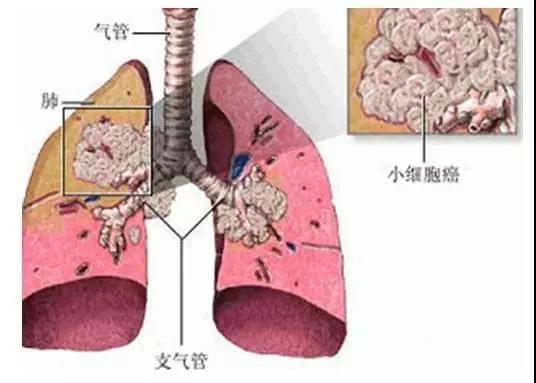
经皮穿刺肺活检(下文“穿刺”均为“经皮穿刺肺活检”)是在影像检查发现肺部有不能临床定性的异常物质时,在CT的引导下,用细针刺入病变局部,抽取部分细胞或组织,再将这些病变细胞或组织进行病理学检查来明确诊断。
简单说,就是看见一群不认识的人,抓一个出来问问。
那么,用什么抓呢?我们先来看一下穿刺使用的针头。

人体不同部位的穿刺、不同要求的穿刺,现在有不同的穿刺器械可以选择,而经皮肺穿刺则是选择这种外部带“套管”、内部有“存储槽”的穿刺针。
而具体穿刺过程中,则会选择CT引导,让进针、取样、回收的全过程都可见。

那么这个套管针有什么用途呢?
进针的时候,内部的细针收在外部套管的里面,就像一个笔芯收回的圆珠笔;
在CT上看到针头已经十分接近要活检的病灶时,伸出内部的细针,就像按出的圆珠笔;
取样之后将内部的细针收回套管,就像再次将圆珠笔的笔芯收回;
最后整体将套管针拔出,这个过程中,套管针内部的活检组织始终和正常的肺部、胸膜、胸壁组织、皮肤没有接触,最大限度的避免肿瘤细胞在活检过程中局部脱落种植形成转移灶。

二、穿刺意义
前面我们已经不小心剧透了,穿刺是为了抓出来问问是哪个部分的,看看是不是“良民”,对于看着不典型的,大家都好理解,那么令有些病人不理解的是,大夫一看片子都确定了,为什么还要穿刺?好了,该我提问了,大夫确定了什么?这场景没人呼应,我只好自斟自饮,啊,不,自问自答。
大夫如果看了片子,是确定告诉你长东西了,几乎百分之百是恶性,但是,这家伙是哪来的肿瘤?什么病理类型?恶性程度怎么样?有没有驱动基因变异?(该不该用靶向药?用哪种?)有没有免疫治疗相关的有利因素?(PD-L1表达、TMB、MSI等)
由此,我们知道,穿刺是晚期肿瘤治疗过程中不可或缺的检查手段之一,总结下来,有以下四个意义:
意义一:肿瘤治疗的病理原则
肺癌的药物治疗和放射治疗都需要遵循一个原则——“不见兔子不撒鹰”,没有病理结果,医生完全可以拒绝进行肿瘤相关治疗,如果医生给治疗了,那么一定出于人道关怀,在与患者或者家属沟通之后进行尝试性的治疗,但这毕竟是少数,大多数时候还是要遵循先获得病理再进行系统的治疗安排。
意义二:基因检测的标本价值
对于肺癌的靶向治疗及免疫治疗,当前基因检测都是最关键的依据,前者找可以借用的驱动基因,后者希望没有驱动基因异常(KRAS除外)并且最好有一些有利因素,还有只有肿瘤组织才能检测的免疫组化来看PD-L1的表达程度,如果什么检测都不做,治疗也就是盲人骑瞎马,一副赌徒心态。
对于确诊时的首次基因检测,在同一检测技术水准之下,其准确顺序依次是:
(1)大标本(手术组织)
(2)小标本(穿刺、支气管镜活检组织,胸水离心细胞蜡块)
(3)液体标本(血液、胸水、脑脊液等)
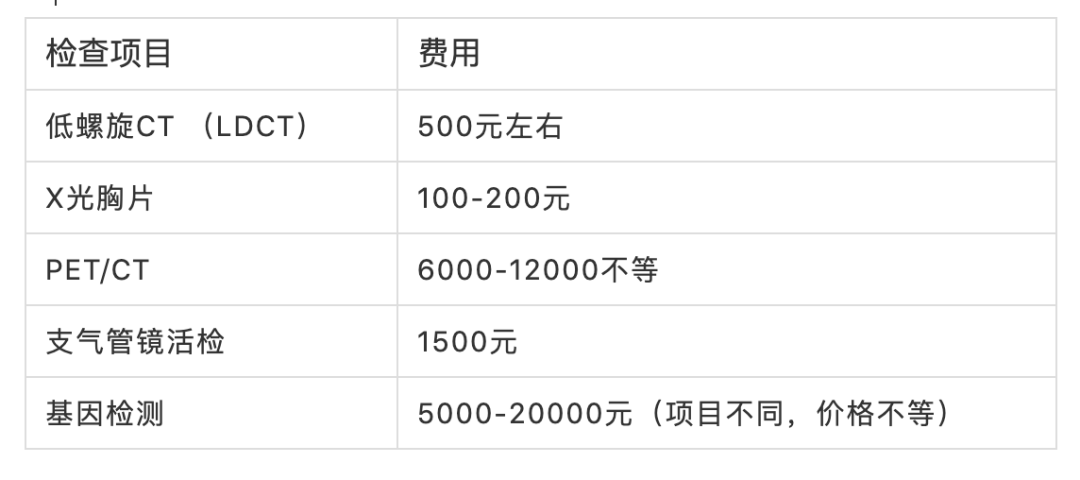
对于没有手术机会的晚期肺癌,穿刺是在不适合支气管镜活检或支气管镜下穿刺活检的情况下,要明确病理和基因状况的几乎唯一选择。(胸水离心细胞蜡块可遇不可求,但没人想解决胸水治疗难题)
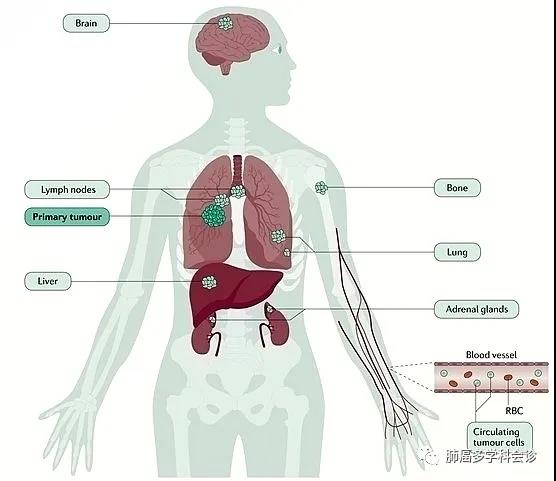
意义三:原发灶的基因多样性
有些患者在发病初期是通过转移灶确诊的,但在治疗过程中经常遇上原发灶的原发或者继发耐药,这时候要考虑原发灶是不是有其他基因变异,甚至有混合的病理类型。
意义四:转移灶的肿瘤异质性
肿瘤的转移灶往往是某一个或者一小团细胞到达“殖民地”之后“开疆拓土”的,这个新地区的生存模式大部分会照搬原有的旧习惯,但是原则上讲,转移灶未必是原发灶的主要病理类型或者基因类型,这时候,可能需要把转移灶的部分揪出来问问“你是哪种垃圾”。
三、穿刺禁忌
了解这些穿刺的意义之后也就知道了什么情况需要穿刺,但是我们还要说一下什么情况下尽可能不要穿刺。这就是,疑诊早期肺癌,胸外科医生已经给了手术建议并且身体状况可以耐受手术。
前面我们提到了穿刺的精良装备,在最大限度上避免了穿刺所引发的脱落种植转移,那么穿刺是不是会引发肿瘤内部的出血,从而在此过程中增加扩散(血行远处转移)的机会呢?
答案是,会,但是几率很小,晚期不用担心,早期才需要,毕竟早期肺癌能获得根治性手术机会的时候,无论医生、患者还是患者的家属,没有人只考虑活几年的问题,而是希望早期肺癌没有影响寿命,那么术后复发与远处转移正是阻碍肺癌患者回归正常人行列的最大障碍,尽管穿刺引发肿瘤细胞脱落入血并形成转移灶的机会很小,但是这种机会还是需要尽可能避免出现,早期肺癌患者可不希望那几个肿瘤细胞在自己的血液循环系统里创造一次“五月花号奇迹”。